Molto spesso, le persone di età compresa tra i 20 ei 50 anni vanno dal medico con tali problemi, ma a volte si ammalano anche i bambini. Secondo le statistiche, circa l’85% delle persone ha sofferto almeno una volta di lombalgia o problemi alla schiena. Il dolore si verifica a causa del sovraccarico di muscoli e legamenti, problemi alla colonna vertebrale e malattie degli organi interni.
Il meccanismo dello sviluppo del mal di schiena
Questa è la parte più vulnerabile del corpo a causa della struttura e della funzione della colonna vertebrale. Sensazioni spiacevoli si verificano nel collo, nel torace o tra le scapole, ma più spesso il dolore è localizzato nella regione lombosacrale della schiena.
Il meccanismo del suo sviluppo è associato ai seguenti fattori:
- Sforzo eccessivo, affaticamento muscolare. Una diminuzione o un aumento del tono porta a microtraumi, miosite (infiammazione) e mialgia (dolore acuto).
- Malattie degli organi interni. Causano dolori alla schiena riferiti nel 10% dei casi.
- Forza ridotta, deformazione dei dischi o delle articolazioni intervertebrali. Il processo si verifica a causa di un aumento del carico esterno sulla colonna vertebrale (peso corporeo eccessivo, sollevamento di carichi pesanti) o della sua distribuzione non uniforme (postura di lavoro scomoda). Nei casi più gravi, i dischi intervertebrali si gonfiano e comprimono le radici nervose.
Classificazione del mal di schiena
Per semplificare la descrizione e scegliere correttamente la tattica terapeutica delle malattie della schiena, i sintomi dolorosi sono differenziati in base alla loro durata. Inoltre, i medici hanno fatto luce sulla tipologia e sulla localizzazione dell’attacco.
A seconda del tipo di dolore, ci sono:
- acuto, che dura da diversi giorni a un mese e mezzo;
- subacuto, dirompente da 6 a 12 settimane;
- cronico, che dura più di tre mesi o costantemente (fasi di esacerbazione seguite da una fase di riposo).
In base alla natura delle sensazioni, il mal di schiena viene classificato come segue:
- Locale. Sono causati da cambiamenti nei recettori nervosi, nei muscoli e nei legamenti, nei tendini o nella pelle. Il dolore può essere acuto, lancinante e pulsante, ma si avverte sempre nella zona dei tessuti molli.
- Riflette. La sindrome del dolore viene proiettata dagli organi interni alla schiena. Può essere bruciante e intenso, ma non peggiora mai con il movimento.
- Irradiare. Il disagio si manifesta all'improvviso, a volte è migratorio: si irradia al braccio o alla gamba. Si verifica quando una radice nervosa viene irritata o stirata.
In base alla localizzazione si distinguono le seguenti condizioni:
- Lumbonia – dolore acuto nella regione lombare.
- Sacralgia – Dolore alla colonna sacrale.
- Lubmoischialgia – La parte bassa della schiena fa male, la sensazione si irradia fino alla gamba.
- Cervicalgia - Infiammazione della gola.
- Coccidinia – Dolore al coccige.
- Toracalgia – una malattia dei nervi periferici che causa fastidio al torace.
Dolore nella regione lombare
La lubmalgia è spesso di natura dolorosa e caratterizzata da uno sviluppo graduale. La sindrome del dolore si verifica con cambiamenti distrofici nella colonna vertebrale, spasmi muscolari sullo sfondo di spostamento del disco o ernia.
Gli anziani e i giovani spesso soffrono di mal di schiena nella regione lombare quando si trovano a lungo in una posizione scomoda.
Il disagio scompare senza manipolazione, ma riappare all'improvviso. Un forte dolore alla parte bassa della schiena si verifica con malattie vascolari, ad esempio con un aneurisma dell'aorta addominale o un danno all'arteria glutea. Quindi il sintomo è costantemente presente e non scompare nemmeno quando sei a riposo.
Mal di schiena nella zona sacrale
La sacralgia si verifica sullo sfondo di terminazioni nervose spinali schiacciate a causa della deformazione della colonna vertebrale o dell'infiammazione dei tessuti molli. È più comune negli uomini che nelle donne. Il dolore lombare può essere lancinante, sordo o doloroso.
Le sensazioni spiacevoli aumentano durante l'attività fisica, dopo essere stati seduti a lungo o dopo un improvviso cambiamento di postura. A volte il dolore si irradia ai glutei o alla gamba.
La sacralgia è causata anche da malattie ginecologiche, lesioni, tumori e disturbi psicologici.
Dolore alla parte superiore della schiena
Questa condizione è accompagnata da problemi alla colonna vertebrale toracica o cervicale e da grave tensione muscolare. Il dolore deriva da sforzi pesanti, cattiva postura o osteocondrosi.
La causa della sindrome può essere malattie degli organi interni:
- Pleurite. È caratterizzato da un dolore acuto sul lato destro o sinistro del torace che aumenta durante l'inspirazione.
- Polmonite. La condizione provoca un lieve dolore dietro lo sterno o tra le scapole. Il disagio aumenta con la tosse e la respirazione profonda.
- tubercolosi o cancro ai polmoni. Spesso si osserva dolore doloroso alla spalla, al torace, al braccio e al centro della schiena. L'intensità dei sintomi dipende dalla gravità della malattia.
Dolore alle scapole
Il disagio si verifica quando le terminazioni nervose del torace si infiammano: nevralgia intercostale. La sindrome del dolore è moderata, dolorosa e scompare dopo il riposo o il massaggio. La causa principale sono spesso malattie del sistema cardiovascolare (infarto) o problemi psicologici.
Sintomi associati al mal di schiena
L'intensità e la natura del quadro clinico dipendono dalla causa della sindrome del dolore, mentre il sintomo principale è completato da:
- nausea, vomito;
- debolezza, perdita di forza;
- aumento della temperatura corporea locale;
- rigidità dei movimenti;
- trombosi, tromboflebiti;
- Vertigini;
- perdita di peso improvvisa;
- difficoltà a respirare, tosse;
- ridotta acuità visiva e uditiva;
- gonfiore, infiammazione dei tessuti molli attorno all'articolazione;
- Incontinenza urinaria, diminuzione della sensibilità degli arti.
Perché mi fa male la schiena?
Esistono due tipologie di disagio: primario e secondario. Il primo gruppo è causato da malattie della colonna vertebrale, il secondo deriva da disfunzioni degli organi interni e da cause neurologiche. Separatamente, si nota il mal di schiena nelle donne.
I seguenti fattori contribuiscono alla comparsa di un sintomo spiacevole:
- canottaggio, sci o salto in alto;
- carichi statici a lungo termine;
- obesità;
- ipotermia;
- movimenti improvvisi;
- vibrazioni sul posto di lavoro;
- lavoro fisico pesante (il dolore alla colonna vertebrale si verifica nei minatori, negli agricoltori e negli operatori di macchine);
- postura scomoda;
- curvatura della colonna vertebrale;
- lesioni precedenti o ossa rotte.
Patologie spinali
Le principali cause del mal di schiena sono associate a una violazione dell'integrità o della funzionalità della colonna vertebrale e esistono gruppi di fattori che includono malattie:
- Osteomielite – processo necrotico nelle ossa e nel midollo osseo.
- proiezione – Spostamento (protrusione) dei dischi intervertebrali.
- artrite – Infiammazione delle articolazioni.
- Scoliosi – Curvatura della colonna vertebrale di varia gravità.
- Ernia intervertebrale – Spostamento del nucleo polposo del disco intervertebrale e frattura dell'estremità di collegamento.
- Spondilosi – Proliferazione del tessuto osseo.
- Stenosi del canale spinale – Compressione delle terminazioni nervose e di parte dello spazio spinale a causa dello spostamento del disco.
- radicolite – Danni alle radici nervose del midollo spinale.
- Spondiloartrosi – malattia distrofica delle articolazioni intervertebrali.
- Osteocondrosi – malattie degenerative della cartilagine.
- Discite – Sepsi, infiammazione purulenta dei dischi intervertebrali.
Cause che non hanno nulla a che fare con la colonna vertebrale
Il dolore sotto la parte bassa della schiena e in altre aree della schiena è spesso causato da malattie degli organi interni:
- Ulcera allo stomaco.
- Tubercolosi.
- Appendicite.
- Herpes zoster.
- Pietra nell'uretere.
- Colite ulcerosa.
- Polmonite.
- Tumori maligni.
- Infiammazione renale.
- Aneurisma aortico.
- Angina pectoris.
- Nevralgia intercostale.
- Emorroidi.
- Displasia prostatica.
- Pancreatite.
- Infiammazione della cistifellea.
- Infarto miocardico.
- Cistite.
- Sindrome coronarica acuta.
- La miocardite è un'infiammazione del muscolo cardiaco.
Cause di lombalgia nelle donne
Il dolore spiacevole, acuto o lancinante indica problemi con gli organi urogenitali e riproduttivi nelle donne.
Il disagio è causato dalla tensione muscolare dovuta alla gravidanza o alla posizione posteriore o occipitale del feto.
Cause del dolore nelle donne:
- cancro del corpo o della cervice;
- endometriosi esterna;
- Mestruazioni;
- premenopausa;
- indossare scarpe col tacco alto;
- infiammazione delle ovaie;
- Mioma o mioma dell'utero;
- Cisti ovarica.
diagnosi
Se ti fa male la schiena, devi consultare un terapista. Dopo aver raccolto un'anamnesi e un esame esterno, il medico ti indirizzerà per un consulto con specialisti specializzati: traumatologo, urologo, neurologo, oncologo o ginecologo.
Per fare una diagnosi corretta, vengono prescritti numerosi studi:
- Radiografia Rileva fratture, lesioni ossee, variazioni di altezza dei dischi intervertebrali ed eventuali crescite di tessuto osseo.
- Mielografia – un metodo per esaminare il midollo spinale, valutare la pervietà dei canali del liquido cerebrospinale, la presenza di un’ernia, tumori o danni alla colonna vertebrale.
- MRI (risonanza magnetica) presenta ernia del disco, presenza di calcificazioni e stenosi del canale spinale.
- Esame del sangue generale e biochimico. Gli studi mostrano processi infiammatori, aumento dei livelli di calcio e un aumento della velocità di sedimentazione degli eritrociti.
- Elettromiografia indica il grado di danno alle terminazioni nervose e alle fibre muscolari.
- Analisi delle urine. Viene assunto se si sospettano malattie dei reni e delle vie urinarie.
- Ulteriori ricerche effettuato per escludere malattie autoimmuni, malattie dell'apparato digerente, del retto e infezioni nascoste.
Trattamento del mal di schiena
La scelta del regime di trattamento dipende dai fattori che causano il disagio. Se il dolore è causato da malattie degli organi interni, il trattamento inizia con l'eliminazione della causa. Per alleviare i sintomi spiacevoli, vengono prescritti antidolorifici.
Oltre a compresse e unguenti, i medici prescrivono fisioterapia e riflessologia.
Si raccomandano esercizi terapeutici durante il periodo di recupero. Se il dolore si verifica a causa di un danno alla colonna vertebrale (ernia, ernia del disco, lesione), viene eseguito un intervento chirurgico.
Pronto soccorso per il dolore acuto
Se il disagio è insopportabile, aiuta tu stesso la vittima prima che arrivi l'ambulanza:
- Posizionare la persona a faccia in su su un materasso rigido o semirigido. Questa posizione calma i muscoli e allevia i crampi.
- Applica un impacco freddo o una pomata anestetizzante sulla schiena.
- Se i sintomi non migliorano, somministrare i FANS.
- Se hai bisogno di muoverti, indossa un tutore per la schiena o un corsetto di supporto.
Terapia farmacologica
Per alleviare il dolore, alleviare il gonfiore e altri sintomi spiacevoli, vengono prescritti farmaci:
- Farmaci antinfiammatori non steroidei. Hanno un effetto analgesico e antipiretico e alleviano l'infiammazione.
- Ungere. I preparati per il riscaldamento muscolare alleviano il dolore e vengono utilizzati per il massaggio.
- Condroprotettori. Si tratta di prodotti per proteggere e ripristinare il tessuto cartilagineo.
- Diuretici. Sono prescritti per le malattie dei reni, del sistema cardiovascolare e per eliminare l'edema.
- Rilassanti muscolari.Alleviano gli spasmi muscolari e il dolore.
- Integratori vitaminici. Migliora la funzione del sistema nervoso e aumenta l’immunità.
Se l'assunzione di analgesici non produce effetto terapeutico, viene eseguito il blocco paravertebrale.
Una soluzione anestetica viene iniettata nella zona interessata. Il sollievo è immediato e dura fino a 6-12 ore.
Fisioterapia
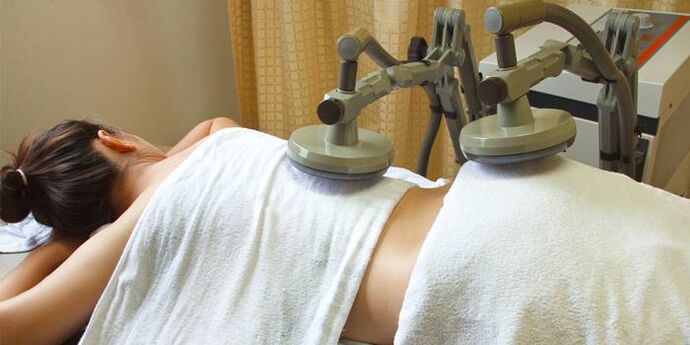
Metodi manuali e meccanici vengono utilizzati nella fase di recupero o per il dolore cronico. Migliorano la circolazione sanguigna e la nutrizione dei tessuti.
Le seguenti procedure sono più comunemente utilizzate:
- Diatermia. Riscaldando il tessuto con forti correnti, i vasi sanguigni si dilatano, gli infiltrati vengono riassorbiti e la circolazione sanguigna aumenta.
- Elettroforesi - Somministrazione di farmaci attraverso la pelle nella sede del dolore. La procedura allevia il dolore e migliora il trofismo dei tessuti.
- agopuntura allevia gli spasmi delle fibre muscolari ed elimina il processo infiammatorio.
- Terapia laser – Impatto sulla fonte del dolore con particelle quantistiche del flusso luminoso. La procedura viene eseguita utilizzando un dispositivo speciale. La radiazione laser penetra negli strati profondi dei tessuti, stimola i processi metabolici, allevia il dolore ed elimina il gonfiore.
Intervento chirurgico
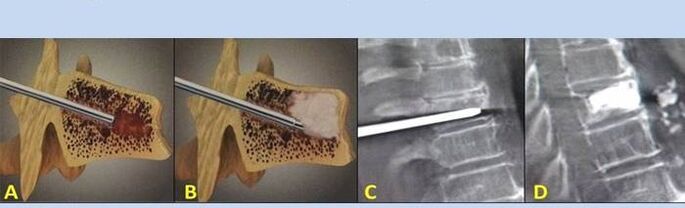
Le indicazioni per l'intervento chirurgico comprendono lesioni, ernie intervertebrali e compressione del midollo spinale. L’obiettivo principale di questo trattamento è eliminare il dolore. Inoltre, le operazioni ripristinano le funzioni della colonna vertebrale e delle articolazioni.
I medici eseguono le seguenti procedure chirurgiche:
- Discectomia endoscopica. È prescritto per il trattamento delle ernie intervertebrali e viene eseguito utilizzando un endoscopio e dispositivi microchirurgici.
- Chirurgia della colonna vertebrale aperta. Il medico rimuove il disco interessato, parte della vertebra o il legamento interessato. La procedura viene eseguita in anestesia generale ed è caratterizzata da un lungo periodo di recupero.
- Nucleoplastica – Rimozione del nucleo del disco. L'operazione allevia la pressione sulle terminazioni nervose.
- Vertebroplastica con puntura – Metodo per stabilizzare le vertebre. Durante la procedura, il medico riempie le cavità della colonna vertebrale con cemento osseo.
Rimedi popolari per il mal di schiena

Decotti e impacchi a base di erbe medicinali migliorano l'effetto dei farmaci. Con il permesso del tuo medico, usa i rimedi popolari a base di ingredienti naturali a casa.
Ricette per il dolore:
- Mescolare 100 g di argilla blu, 1 cucchiaio. l. Succo di aloe e miele. Aggiungere 750 ml di acqua tiepida. Applicare la composizione sulla zona interessata della schiena e coprire con pellicola trasparente e panno di lana. Lasciare l'impacco in posa per 1 ora. Usa la composizione contro l'osteocondrosi due volte al giorno per 2-3 settimane.
- Sciogliere 5 g di mummia in 1 cucchiaino. Acqua, aggiungere 1 g di zolfo medicinale. Strofina la miscela sulla parte bassa della schiena e copriti con una coperta calda. Utilizzare il prodotto quotidianamente la sera. La durata del trattamento è di 3-4 giorni.
- Sbattere 50 g di senape secca, 20 g di alcool, 50 g di canfora e 2 albumi crudi con un mixer. Lasciare riposare in frigo per 5-6 ore. Applicare l'unguento sui punti dolenti 3-4 volte al giorno. Per migliorare l'effetto, annoda una sciarpa di lana intorno alla schiena.
prevenzione
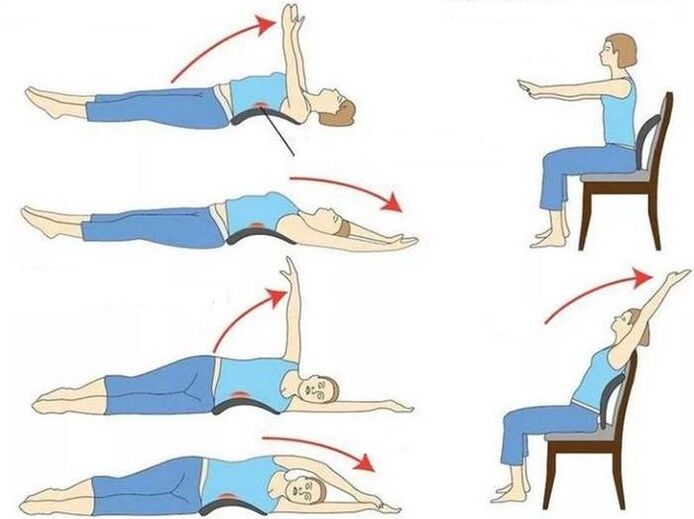
Seguire le raccomandazioni del medico accelererà il recupero e la ripresa dell'attività fisica. Per evitare futuri disagi, seguire le seguenti regole:
- Presta attenzione alla tua postura;
- Non sollevare oggetti pesanti.
- Quando lavori al computer, usa una sedia con schienale o una sedia comoda;
- Guarda il tuo peso;
- non lasciarti trasportare dai tacchi alti;
- acquistare un materasso ortopedico;
- Fai esercizi leggeri ogni 30 minuti mentre sei seduto.
- muoviti di più, fai sport;
- Visita immediatamente il tuo medico.

























